El mundo Covid-19 nos ha impuesto dos tipos de muertes no previstas, la muerte prematura, que deja poco tiempo para reaccionar, y la muerte solitaria, sin compañía de seres queridos (si internan al paciente a un hospital) argumentada como medida anticontagio.
El proceso de morir apacible, acompañada y ritualizada va camino de convertirse en una excepción. Si el miedo a la muerte se agita en todos los noticiarios, la muerte solitaria es la consecuencia del imperio del miedo que nos azota desde marzo 2020.
El desarrollo de la medicina moderna ha centrado su aplicación en frenar los síntomas de las enfermedades, más que en prevenir o identificar las causas.
Con la actual medicina llamada alopática y apoyada en la industria farmacéutica se incrementa en muchos casos el plazo de vida, pero lo hace a costa de debilitar determinadas funciones, provocar efectos secundarios lacerantes y por supuesto incrementar el gasto sanitario público.
Aunque también es verdad que le debemos el ideal de una muerte sin sufrimiento surgida del desarrollo de los cuidados paliativos y de la eutanasia voluntaria aunque esté fuertemente limitada.
La pregunta clave es ¿hasta cuándo es ético alargar la vida reduciendo la calidad de la existencia cotidiana del paciente?.
Para evitar los excesos médicos, la legislación prevé la libertad de poner coto a la medicalización a través del testamento vital o de voluntades anticipadas. Es decir, una declaración personal para impedir tratamientos médicos prolongadores de un final de vida inevitable.
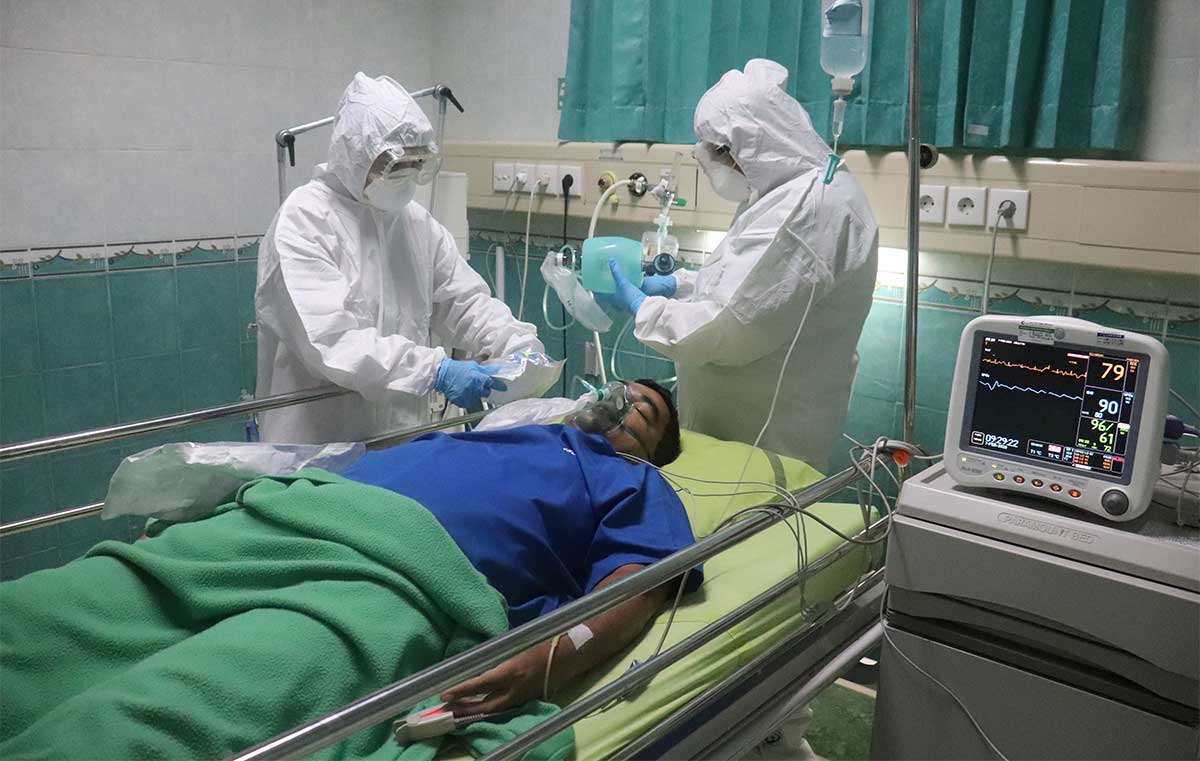
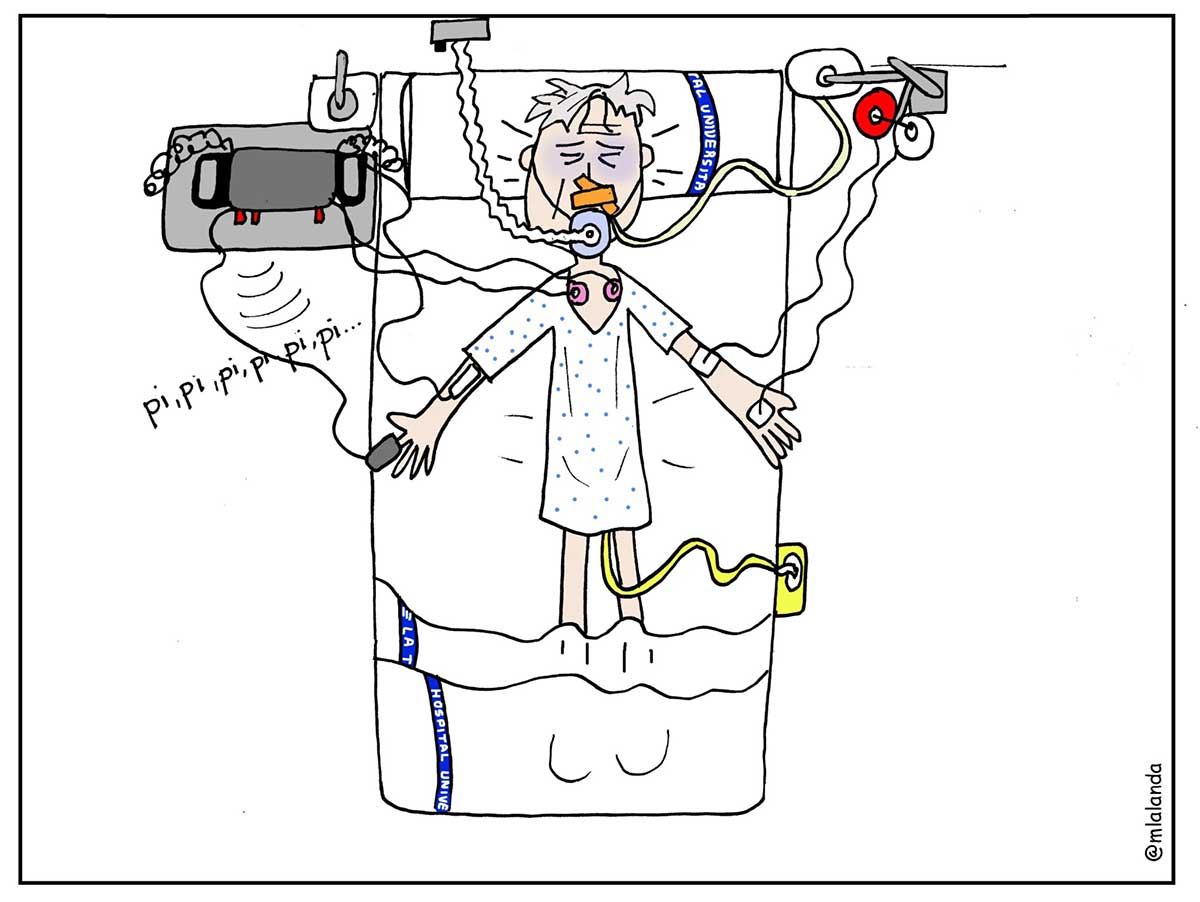
La medicina alopática sueña con ser la impulsora de la antimuerte. Tras la realidad Covid-19, la sofisticación tecnológica de hospitales y centros sanitarios (especialmente de las Unidades de Cuidados Intensivos) se han convertido en los templos de la muerte solitaria. Una muerte indigna que asola a cada vez más personas en el final de su vida.
Tenía, 88 años, era un hombre deportista hasta la médula y se nutría de forma conciente con alimentación biológica. Pero su edad le hacía padecer de una cierta insuficiencia respiratoria, que habitualmente superaba con unas sesiones de oxigenoterapia.
Esta persona mayor activa, andaba unos 30 minutos al día lentamente y disfrutaba de una vida sosegada junto a su esposa de 86 años.
Por presiones de todo su entorno familiar aceptó vacunarse. A los pocos días de la primera dosis, la insuficiencia respiratoria se incrementó. No había hecho testamento vital o de voluntades anticipadas.
Así que cuando llamaron a urgencias vinieron, le diagnosticaron Covid-19 y se lo llevaron directamente al hospital. Allí lo confirmaron como positivo al Sars Cov-2. Así que quedó aislado en la unidad de cuidados intensivos.
Aislado y sin su alimentación muy cuidada su salud empeoró. Nadie de la familia podía ir a visitarlo. Llamó por teléfono para que sus hijos lo sacaran de allí, pero aquellos no se atrevieron. A los pocos días moría en solitario.
Hay que insistir y proclamar que el caso de Ángel, tomado de un relato verídico, es tan sólo un de los miles que se han producido en poco más de un año de la llamada crisis sanitaria.
La buena muerte es aquella que, sea como sea el proceso, tiene como condición el acompañamiento profesional y, sobretodo, de los seres queridos. Desde marzo 2020, la buena muerte sólo es posible en casa.
En la actualidad esperamos que la muerte sea ante todo sin sufrimiento. El miedo a sufrir es el que impide asumirla con la dignidad que la farmacología moderna permite y la de la atención personalizada. Cuando disociamos el sufrimiento de la muerte, esta se convierte en una realidad llevadera e incluso de consciencia plena.
Los cuidados paliativos son claves para una buena muerte. Estos tienen como objetivo una reorientación de la práctica terapéutica, que asumiendo que es imposible sanarse, vela para aliviar el dolor y al reducirlo permite una mayor calidad en el final de vida.
La eutanasia voluntaria, actualmente legalmente autorizada, escapa a un final de vida inesperado ya que en España se trata de un proceso legal para nada simplificado cuando el tiempo del umbral de vida se acorta.
En cualquier caso, la realidad Covid-19 ha relegado a que la buena muerte solo sea posible en casa ya que en el hospital se priorizará la seguridad sanitaria (aunque no sea científicamente argumentable) a la muerte con acompañamiento.
Nacer compete únicamente al naciente, al igual que el morir es un proceso personal del moribundo. Pero, eso no excluye disponer del apoyo de personas queridas o cercanas.
La muerte en solitario o abandonado es claramente una mala muerte o una muerte indigna. Ciertamente, esta podía darse ocasionalmente si la persona se encontraba circunstancialmente lejos de la familia o de la comunidad de pertenencia. Pero, la Covid-19 ha impuesto la muerte en soitario como protocolo.
El contagio del llamado virus Sars-Cov2 y sus variantes no son más mortíferas que una gripe, sin embargo la OMS ha impuesto que se proceda al aislamiento total. El aislamiento es un castigo siempre y si la muerte se entromete, entonces se convierte en una muerte sin acompañamiento.
La muerte con acompañamiento familiar sólo puede exigirse con el testamento vital o de voluntades anticipadas. Este obliga a la atención domiciliaria cuando el pronóstico es muy grave, activando a su vez también los servicios de paliativos.
Incluso las personas moribundas que por razones diversas se encuentran lejos de la tierra natal, a veces expresan regresar a la misma tras morir, aún sabiendo que sólo le esparcirán las cenizas o será inhumado.
La Covid-19 no impide la repatriación al país de origen del fallecido, aunque la restringe, pero sin duda, imposibilita esta necesaria comunión con los seres queridos en el proceso de morir.
Antes de la Covid-19, algunas personas benévolas se ofrecían incluso para atender el vacío que a menudo acompaña al proceso de morir.
Los cuidados paliativos tienen entre otras también esta función de acompañamiento. Pero esta riqueza cultural e incluso espiritual se ha dilapidado para evitar contagios. Y así, la muerte en solitario va camino de cronificarse.
Cuando los propios médicos se enfrentan a la muerte, evitan la atención médica intensiva. Muchos profesionales de la medicina están convencidos, aunque lo practiquen en vida, que los tratamientos para frenar el proceso de morir son violentos e inútiles y un esfuerzo económico colectivo innecesario. (1)
Es preferible acortar el plazo vital por falta de intervención médica sofisticada a cambio de un proceso de morir adecuado a las convicciones espirituales, filosóficas o religiosas y con acompañamiento familiar y/o profesional.
Podemos afirmar que cada vez que alguien muere en solitario, sin poder despedirse de sus seres queridos por protocolos hospitalarios, es un crimen contra lesa humanidad.
La gestión del final de vida en los centros sanitarios debería facilitar el traslado al hogar del muriente cuando su final es inevitable. De este modo moriría acompañado y con el tratamiento paliativo adecuado. (2)
Son cada vez más las evidencias científicas que nos muestran que el proceso en el final de vida debe ser con una atención médica sin ensañamiento terapéutico y destinado a apoyar la sencillez de un proceso biológico y la sensatez consciencial que permite la muerte en el hogar.
El caso de Ángel es la de una muerte indigna y vulnera la esencia de nuestra humanidad, la de seres sociales desde que nacemos hasta la propia muerte física.